-
Aktuelle Seite:
- INHALT IM ÜBERBLICK »
- Behandlung der Multiplen Sklerose »
- Schubtherapie
- » Behandlung mit Kortison
- INHALT IM ÜBERBLICK
- Einleitung
- Nutzen klinischer Studien
- Definition der Multiplen Sklerose
- Wie häufig ist Multiple Sklerose?
- Was verursacht Multiple Sklerose?
- Was passiert im Nervensystem?
- Beschwerden bei Multipler Sklerose
- Diagnose der Multiplen Sklerose
- Diagnostische Methoden
- Diagnosekriterien
- Beschwerden bei Multipler Sklerose
- Verlauf der Multiplen Sklerose
- Behandlung der Multiplen Sklerose
- Schubtherapie
- Therapie der Erstmanifestation
- Wirkungsvergleich der zugelassenen Immunmedikamente
- Beta-Interferon (z.B. Avonex®, Betaferon®, Rebif®)
- Glatirameracetat (Copaxone®, Clift®)
- Therapie der schubförmigen MS
- Wirkungsvergleich der aufgeführten Immunmedikamente
- Beta-Interferon (z.B. Betaferon®, Avonex®, Rebif®)
- Glatirameracetat (Copaxone®, Clift®)
- Dimethylfumarat, BG12 (Tecfidera®)
- Teriflunomid (Aubagio®)
- Fingolimod (Gilenya®)
- Natalizumab (Tysabri®)
- Alemtuzumab (Lemtrada®)
- Azathioprin (z.B. Imurek®)
- Mitoxantron (z.B. Ralenova®, Novantron®)
- Cladribin (Mavenclad®)
- Ocrelizumab (Ocrevus®)
- Ozanimod (Zeposia®)
- Therapie der sekundär progredienten MS
- Therapie der primär progredienten MS
Behandlung mit Kortison
Hilft Kortison beim akuten Schub der MS?
Mit Hilfe einer 2002 erschienenen Übersichtsarbeit[2] von Filippini et al. wird versucht, drei wichtige Fragen zur Kortisontherapie bei MS zu beantworten:
- Führt Kortison zu einer geringeren Beeinträchtigung nach Ende des Schubes?
- Kommt es durch die Kortisontherapie zu einem schnelleren Abklingen des Schubes?
- Werden durch die Kortisontherapie weitere Schübe verhindert bzw. hinausgezögert?
Seit der Studie von Beck und Kollegen[3]⇑ zur Therapie der akuten Sehnerventzündung gilt die hochdosierte intravenöse Therapie mit Methylprednisolon als Standardtherapie. Die Wirksamkeit dieser Therapieform wurde seither praktisch nicht mehr durch weitere aussagekräftige Studien überprüft. Eine mögliche alternative Form dieser Therapie ist die Gabe von hochdosiertem oral verabreichtem Kortison. Hierzu liegen zwei Studien[4]⇔[5]⇔ vor, welche vergleichbare Effekte wie bei der intravenösen Gabe zeigten.
Heute werden Patienten im akuten Schub der MS mit einer Vielzahl unterschiedlicher Kortisontherapien behandelt. Je nach Befinden des Patienten und Vorliebe des behandelnden Arztes werden sowohl unterschiedliche Medikamente, unterschiedliche Einnahmewege, als auch unterschiedliche Behandlungszeiträume gewählt. Dieses ist zum Teil auch damit zu erklären, dass der genaue Wirkmechanismus von Kortison beim akuten Schub der MS weiterhin nicht vollständig geklärt ist (siehe Hintergrund - Was ist Kortison?).
Die 2002 erschienene Übersichtsarbeit[2]⇑ von Filippini et al. fasst die Ergebnisse von sechs Studien zusammen, welche die wissenschaftlichen Qualitätskriterien erfüllt.
Führt Kortison zu einer geringeren Beeinträchtigung nach Ende des Schubes?
Die Frage, ob die Kortisontherapie zu einer geringeren Beeinträchtigung nach Ende des Schubes führt, kann wegen fehlender Studiendaten nicht beantwortet werden. Nur eine der Studien[5]⇔ hat die Studienteilnehmer über einen vergleichsweise langen Zeitraum von einem Jahr beobachtet. Das Ergebnis ist jedoch nicht aussagekräftig, da zu diesem Zeitpunkt bereits viele Patienten in beiden Gruppen der Studie neue Schübe erlitten hatten und zum Teil mit Kortison behandelt wurden. Dieses führt zu einer Verfälschung des Ergebnisses. Bei der Behandlung der akuten Sehnerventzündung (Optikusneuritis) mit Kortison konnte kein Langzeiteffekt der Therapie gezeigt werden.[6]⇑ Da es sich bei der Sehnerventzündung um eine spezielle Erkrankungsform handelt, können diese Ergebnisse allerdings höchstens Hinweise liefern.
Kommt es durch die Kortisontherapie zu einem schnelleren Abklingen des Schubes?
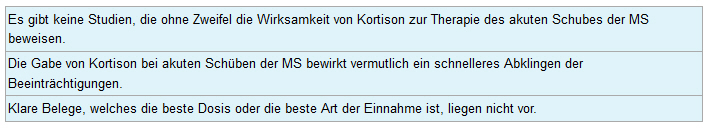
Die Kortisontherapie führt bei einem von vier Behandelten zu einem schnelleren Abklingen des Schubes. Die Wirksamkeit innerhalb von fünf Wochen ist dabei möglicherweise später nicht mehr nachweisbar. Es gibt Vorbehalte, welche die Aussagekraft der Studienergebnisse einschränken. Fünf der sechs Studien der Übersichtsarbeit bedienen sich der EDSS-Skala nach Kurtzke[7] zur Bewertung der Wirksamkeit der Kortisontherapie auf das Ausmaß der Beeinträchtigungen. Die Studien haben untersucht, bei wie vielen Patienten sich die Beeinträchtigungen zu einem bestimmten Zeitpunkt um mindestens einen Punkt auf der EDSS zurückgebildet haben. In fünf ausgewerteten Studien mit insgesamt 175 Patienten, die mit Kortison oder ACTH behandelt wurden, hatte sich die Beeinträchtigung bei 112 Patienten (= 64 %) nach bis zu vier Wochen um mindestens einen Punkt auf der EDSS verringert. Von den 155 Patienten, die ein Placebo erhielten, hatte sich die Beeinträchtigung bei 61 Patienten (= 39 %) um mindestens einen Punkt auf der EDSS verringert.
Würden diese Ergebnisse auf eine Gruppe von 200 Personen, von denen 100 mit Kortison und 100 mit Placebo behandelt werden übertragen werden, so würde sich die Zahl der Patienten, deren Beeinträchtigung sich um mindestens einen Punkt auf der EDSS zurückgebildet hat, wie folgt verteilen:
Nur eine kleine Studie[8]⇔ mit 22 Teilnehmern berichtet darüber, bei wie vielen Patienten die Beeinträchtigung im Verlauf der Studie nicht ab, sondern zugenommen hat, hierüber kann also keine klare Aussage gemacht werden.
Werden durch die Kortisontherapie weitere Schübe verhindert bzw. zeitlich verzögert?
Die Kortisontherapie führt wahrscheinlich nicht zu einer Verhinderung oder einer Verzögerung neuer Schübe. Diese Feststellung bezieht sich auf kleinere Untersuchungen, deren Ergebnisse nur begrenzt aussagekräftig sind. In einer der eingeschlossenen Studien[5]⇔ der Metaanalyse wurden Kortison- und Placebogruppe nach einem halben und nach einem Jahr noch einmal untersucht. Es konnte kein signifikanter Unterschied (siehe Abschnitt Statistische Auswertung von Studiendaten) zwischen beiden Gruppen aufgezeigt werden, d.h. die Entscheidung für oder gegen eine Schubtherapie mit Kortison veränderte nicht die Wahrscheinlichkeit des Auftretens neuer Schübe.
Auch andere Studien bei MS (und Sehnerventzündung) haben keinen solchen Effekt gezeigt.[9] Einige Untersuchungen haben den Nutzen von wiederholten regelmäßigen Kortisongaben auf den weiteren Verlauf der MS untersucht. Ein Effekt in Bezug auf die Verhinderung oder Verzögerung von Schüben konnte nachgewiesen werden, die Studie zeigten aber methodische Schwächen.[10] Bei der Beurteilung der Ergebnisse der Metaanalyse ergeben sich weitere Vorbehalte durch die Tatsache, dass verschiedene Kriterien in den einzelnen einbezogenen Studien unterschiedlich umgesetzt wurden. Die in der Übersichtsarbeit zusammengefassten Studien:
- haben zum Großteil wenige Teilnehmer untersucht.
- haben mit verschiedenen Wirkstoffen behandelt.
- haben verschiedene Dosierungen und Einnahmewege benutzt.
- haben den Effekt der Behandlung zu verschiedenen Zeitpunkten gemessen.
- haben unterschiedliche lange Zeiträume zwischen Schubbeginn und Studienbeginn festgelegt.
- haben zur Beurteilung der Beeinträchtigungen überwiegend eine Skala (EDSS, s.o.) verwendet, welche einige Beschwerden bei MS wenig berücksichtigt.
- haben Schübe unterschiedlich bzw. gar nicht definiert. Lesen Sie zur Metaanlyse der Kortisontherapie hier weiter...
Auswahl des Kortisons

Welches ist das wirksamste Kortison?
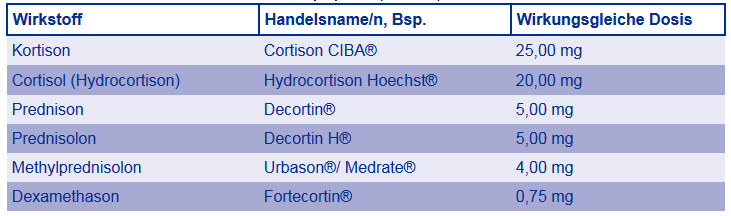
Prednison (z.B. Decortin®), Prednisolon (z.B. Decortin H®) und vor allem Methylprednisolon (z.B. Urbason®, siehe Tabelle unten) werden derzeit weltweit als Standardpräparate angesehen. Bei der Therapie des akuten Schubes der MS sind diese die einzig untersuchten künstlich hergestellten Kortisonpräparate. ACTH, das Hormon der Hirnanhangsdrüse, welches die Nebennierenrinde zur Produktion von Kortison (und anderen Stoffen) anregt (siehe Hintergrund - Was ist Kortison?), wurde in Studien der 60er und 70er Jahre zur Schubtherapie benutzt. Trotz positiver Ergebnisse dieser Studien wird es heute aus verschiedenen Gründen, wie zum Beispiel starker Nebenwirkungen nicht mehr verabreicht.
Kortisonpräparate (Auswahl) [11][1]
Kortisondosierung
Welche ist die beste Dosis?
Es gibt, vereinfacht gesagt, drei verschiedene Arten der Kortisondosierung. Hierbei wird von von den folgenden Dosierungen gesprochen:

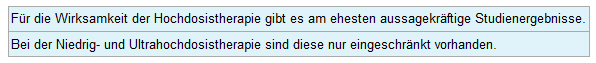
Die Hochdosistherapie stellt derzeit die übliche angewandte Therapie dar.[12] Alle Dosierungen haben in (meist kleinen) kontrollierten Studien einen positiven Effekt gezeigt. Schon bei der Hochdosistherapie schränken, wie oben gezeigt wurde, methodische Schwächen die Studienergebnisse ein. Für die Niedrigdosistherapie[13][14] und besonders für die Ultrahochdosistherapie sind solche Ergebnisse in noch weitaus geringerem Maß vorhanden.[15][16] Für eine von der Dosis abhängige Wirksamkeit von Kortison gibt es zum einen tierexperimentelle und Laboruntersuchungen. Deren Ergebnisse deuten auf eine Wirksamkeit hoher und sehr hoher Kortison-Dosierungen vor allem auf die so genannte Apoptose (siehe Hintergrund - Was ist Kortison?) hin.[17][18]
Zum anderen gibt es Kernspinuntersuchungen, die auf eine vorübergehende stärkere Abnahme von Kontrastmittel-anreichernden Entzündungsherden bei sehr hohen Kortisondosierungen hindeuten. Diese Hinweise wurden allerdings nicht durch einen spürbaren Nutzen für Patienten bestätigt.[19][16] Weiterhin gibt es in der wissenschaftlichen Literatur auch Untersuchungen zu negativen Effekten von Kortison auf Zellen des Nervensystems [20] und auf die geistigen Fähigkeiten.[21]
Einnahmemöglichkeiten von Kortison

Wie soll Kortison zugeführt werden?
Kortison kann auf zwei verschieden Arten zugeführt werden.
- Als Infusion (intravenös / i.v.): Dies ist weiterhin die übliche Form der hochdosierten (und ultrahochdosierten) Kortisontherapie der MS.[12] Die meisten Studien wurden mit intravenös verabreichtem Kortison durchgeführt, teilweise mit einem Ausschleichen des Kortisons in Form von Tabletten. Diese Art der Kortisongabe verlangt das Legen eines venösen Zugangs und ist somit an die Anwesenheit von medizinischem Fachpersonal gebunden Die Gabe der Infusion dauert ca. 30-60 Minuten und erfolgt in Deutschland entweder stationär oder ambulant im Krankenhaus bzw. der Arztpraxis.
- Als Tablette (oral): Niedrigdosierte Kortisongaben wurden und werden in der Regel mit Tabletten durchgeführt. Zur oralen Hochdosistherapie gibt es derzeit nur zwei hochwertige Studien (RCTs). Eine Studie mit 35 Teilnehmern[4]⇔ vergleicht die intravenöse Gabe mit der fünftägigen oralen Gabe von 500 mg Methylprednisolon. Fünf und 28 Tage nach Therapiebeginn war zwischen beiden Gruppen kein Unterschied bezüglich der Abnahme von Beeinträchtigungen feststellbar.
Eine weitere Studie mit 51 Teilnehmern[5]⇔ vergleicht die orale Gabe von 500 mg Urbason® (mit 10-tägiger Ausschleichzeit) mit der Gabe eines Placebos. Hier zeigt sich ein positiver Effekt des Kortisons gegenüber dem Placebo nach ein, drei und acht Wochen. Neben der Frage der vergleichbaren Verfügbarkeit bezüglich der Wirkstoffmenge von oral und intravenös verabreichtem Kortison wird die schnellere Verfügbarkeit durch i.v.-Gabe diskutiert.
Therapiedauer

Wie lange soll Kortison genommen werden?
Die Hochdosistherapie stellt, wie oben beschrieben, derzeit die übliche Schubtherapie dar.[12] In der Regel wird diese Therapie, ebenso wie die Ultrahochdosistherapie, als so genannte Stoßtherapie über einen Zeitraum von drei oder fünf Tagen durchgeführt, teilweise gefolgt von einem langsamen Ausschleichen des Kortisons. Die Niedrigdosistherapie wird über einen Zeitraum von mehreren Wochen ausschleichend durchgeführt. Für alle Therapieformen konnte eine Wirksamkeit der Therapien in verschiedenen Studien unabhängig von der Dauer der Behandlung gezeigt werden. Das heißt über die Dauer der Therapie kann keine Aussage gemacht werden.
Ausschleichen von Kortison

Muss Kortison nach einer Hochdosistherapie ausgeschlichen werden?
Das Ausschleichen von Kortison nach einer Hochdosis-Therapie wird derzeit sehr unterschiedlich gehandhabt. Es gibt hierzu keine aussagekräftigen Studienergebnisse. Sowohl die Dauer, als auch die Dosierung variieren in der Praxis stark.
Therapiebeginn
Ist es wichtig, möglichst schnell mit der Therapie zu beginnen?
Therapieempfehlungen zur Kortisontherapie des akuten Schubes befürworten in der Regel, frühzeitig mit der Einnahme des Kortisons zu beginnen. Es wird zum Beispiel der Beginn der Behandlung drei bis fünf Tage nach Auftreten der Beschwerden empfohlen.[15] Diese Empfehlungen beruhen auf experimentellen Ergebnissen, zum Beispiel von Tierversuchen.[18] Es gibt keine Studien, die Betroffene direkt verglichen haben, welche zu verschiedenen Zeitpunkten nach Schubbeginn mit der Kortisontherapie begonnen haben. In den einzelnen Studien der Übersichtsarbeit[2] wurde die Kortisontherapie zu unterschiedlichen Zeitpunkten begonnen. Das Kortison wurde bei einer Studie spätestens zwei Wochen nach Beginn der Beschwerden erstmals gegeben.[22] In einer anderen Studie beträgt dieser Zeitraum vier Wochen[5] , in drei weiteren Studien[23][8][24] wurde noch bis zu acht Wochen nach Beginn des Schubes mit der Therapie begonnen. Der Anteil der Patienten, bei denen es nach fünf Wochen zu einer Besserung der Beeinträchtigungen kam, war in allen Studien vergleichbar. Es lässt sich demnach aus den Studien der Übersichtsarbeit kein Vorteil eines frühen Therapiebeginns erkennen. Insbesondere für Studienteilnehmer, deren Schubbeginn bereits mehrere Wochen zurückliegt, ist ein Rückgang der Beeinträchtigungen ohne Therapie möglich. Da es keine vergleichenden klinischen Studien gibt, kann die Frage nach der Bedeutung eines frühzeitigen Therapiebeginns nicht beantwortet werden.
Nebenwirkungen
Welche sind häufige unerwünschte Wirkungen?
Leichte Nebenwirkungen treten bei über der Hälfte der mit Kortison behandelten Patienten auf. Diese sind vor allem:
- Magen- Darm- Beschwerden
- sogenannte vegetativ- nervöse Beschwerden, wie z.B. Schlaflosigkeit oder Herzklopfen.
Schwere Nebenwirkungen treten in ca. 1 von 100 Fällen auf. Die Studien zur Kortisontherapie berichten meistens wenig ausführlich und teilweise auch gar nicht über die Häufigkeit und das Ausmaß von Nebenwirkungen. Elf Studien[25][26][5][27] zur hochdosierten Behandlung von MS oder akuter Sehnerventzündung berichten z.B. über die Nebenwirkungen der hochdosierten, kurzzeitigen Kortisontherapie. Bei mehr als 500 behandelten Patienten wird von sechs schweren Nebenwirkungen berichtet, dabei handelt es sich um:
- drei schwere psychische Erkrankungen, sog. Psychosen (unter anderem schwere Depressionen)[28][26][3]
- eine Bauchspeicheldrüsenentzündung[3]
- eine Schleimhautentzündung des Dünndarms[28]
- ein Krampfanfall[28]
Bei anderen Erkrankungen konnten selten weitere schwere Nebenwirkungen beobachtet werden, wenn Patienten hochdosiert Kortison einnahmen:
- allergische Reaktionen
- Thrombose (Blutgerinnselbildung)
- als mögliche Folge der hochdosierten Kortisontherapie wurden ebenfalls Schädigungen des Oberschenkelkopfes protokolliert.[29]
Es gibt jedoch keine Studien zur Schubtherapie bei MS, die über solche Nebenwirkungen berichten. Die Studien von Sellebjerg[5][27] zur oralen hochdosierten Therapie der MS und der Sehnerventzündung berichten ausführlicher als andere Studien auch über weniger schwere Nebenwirkungen. Diese Ergebnisse werden daher hier exemplarisch angeführt. Bei den insgesamt 56 Patienten in den Kortisongruppen und 55 Patienten in den Placebogruppen traten folgende Nebenwirkungen auf:
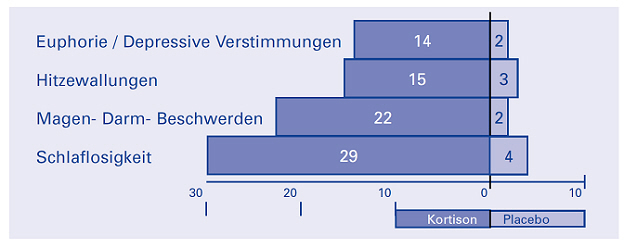
Abb. 2: Anzahl der Nebenwirkungen in den Studien 41 und 42 [5][27]
Die in der obigen Abbildung aufgeführten Nebenwirkungen traten deutlich häufiger in den Kortison- als in den Placebogruppen auf. Des Weiteren traten noch Herzklopfen, Wassereinlagerungen, Muskelschmerzen, Gewichtszunahme und ein unangenehmer metallischer Geschmack im Mund auf. Die Häufigkeiten dieser Nebenwirkungen unterschieden sich nicht signifikant von denen in den Placebogruppen. Da bei einem Patienten auch mehrere Nebenwirkungen auftreten können, lässt sich nicht errechnen, bei wie vielen Patienten keine Nebenwirkungen auftraten.
Neben den erwähnten unerwünschten Wirkungen wird ein negativer Einfluss auf die Gedächnisfunktion diskutiert.[21] Da bei den oben angeführten Studien nur kurzzeitige Kortisongaben untersucht wurden, kam es nicht zu den klassischen Nebenwirkungen einer Langzeittherapie wie Bluthochdruck, Wasser- und Fetteinlagerungen, Diabetes, grünem Star usw. Diese treten auch bei wiederholter Anwendung der kurzzeitigen Therapie kaum auf.[29] Die Frage, ob es durch die wiederholten Stoßtherapien und einer damit einhergehenden Immunschwächung zu Langzeitnebenwirkungen bzw. zum verstärkten Auftreten anderer Erkrankungen kommt, kann anhand der vorliegenden Studien nicht beantwortet werden.
Kortisontherapie - Metaanalyse
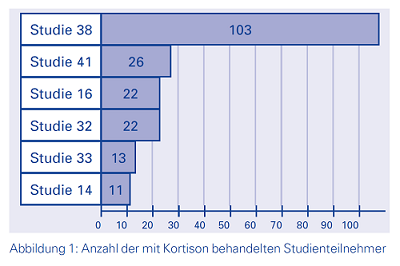
Anzahl der Studienteilnehmer
Die 6 Studien, deren Ergebnisse in die Übersichtsarbeit eingeflossen sind, hatten größtenteils sehr geringe Teilnehmerzahlen (siehe Abb. unten) Bei derart geringen Zahlen ist die Aussagekraft des Studienergebnisses stark eingeschränkt.
Unterschiedliche Wirkstoffe
Zwei von 6 Studien[1] [2] benutzten ACTH (siehe Hintergrund - Was ist Kortison?) zur Therapie des akuten Schubes. ACTH wird heute nicht mehr zur Schubtherapie benutzt. Die Patienten in den 4 übrigen Studien wurden mit Methylprednisolon behandelt. Hieraus ergibt sich die Frage, inwieweit es gerechtfertigt ist, alle Ergebnisse zusammenzufassen und auf die heutige Zeit zu übertragen.
Unterschiedliche Dosierungen und Einnahmewege
Nur bei drei der sechs Studien wurde die gleiche Kortisonmenge benutzt. Bei einer von diesen wurde das Medikament als Tablette, bei den anderen beiden als Infusion gegeben.
Unterschiedliche Beobachtungszeiträume
Die Ergebnisse der Metaanalyse betreffen den Effekt der Therapie innerhalb der ersten 5 Wochen nach Studienbeginn. Dies bedeutete nicht, dass die Wirkung des Kortisons in den einzelnen Studien immer nach 5 Wochen bestimmt wurde. Die tatsächlichen Beobachtungszeitpunkte der einzelnen Studien liegen zwischen 7 und 28 Tagen, also zum Teil deutlich unter 5 Wochen. Es ist fraglich, ob von diesen Ergebnissen tatsächlich der Stand nach 5 Wochen abgeleitet werden kann. Die einzige Studie mit einem längeren Beobachtungszeitraum wurde nicht in die statistische Auswertung einbezogen.
Unterschiedliche Schubdauer bei Studienbeginn
Innerhalb der 6 eingeschlossenen Studien wurde im Voraus ein Zeitraum von 2 bis 8 Wochen festgelegt, welcher längstens zwischen Schubbeginn und Studieneinschluss, bzw.- Therapiebeginn vergangen sein durfte. Es fand also ein Vergleich von Patienten in unterschiedlich fortgeschrittenen Stadien des Schubes statt (siehe Therapiebeginn). Dies erschwert den Rückschluss von der Symptomentwicklung auf die Wirkung von Kortison.
- Glatirameracetat (Copaxone®, Clift®)
- Glatirameracetat (Copaxone®, Clift®)
- Therapie der Erstmanifestation
- Beschwerden bei Multipler Sklerose
- Definition der Multiplen Sklerose
- Nutzen klinischer Studien
- Einleitung

