-
Aktuelle Seite:
- INHALT IM ÜBERBLICK »
- Behandlung der Multiplen Sklerose »
- Therapien mit umstrittener Wirksamkeit
- » Immunglobuline (z.B. Octagam®, Gamunex®, KIOVIG, Privigen®)
- INHALT IM ÜBERBLICK
- Einleitung
- Nutzen klinischer Studien
- Definition der Multiplen Sklerose
- Wie häufig ist Multiple Sklerose?
- Was verursacht Multiple Sklerose?
- Was passiert im Nervensystem?
- Beschwerden bei Multipler Sklerose
- Diagnose der Multiplen Sklerose
- Diagnostische Methoden
- Diagnosekriterien
- Beschwerden bei Multipler Sklerose
- Verlauf der Multiplen Sklerose
- Behandlung der Multiplen Sklerose
- Schubtherapie
- Therapie der Erstmanifestation
- Wirkungsvergleich der zugelassenen Immunmedikamente
- Beta-Interferon (z.B. Avonex®, Betaferon®, Rebif®)
- Glatirameracetat (Copaxone®, Clift®)
- Therapie der schubförmigen MS
- Wirkungsvergleich der aufgeführten Immunmedikamente
- Beta-Interferon (z.B. Betaferon®, Avonex®, Rebif®)
- Glatirameracetat (Copaxone®, Clift®)
- Dimethylfumarat, BG12 (Tecfidera®)
- Teriflunomid (Aubagio®)
- Fingolimod (Gilenya®)
- Natalizumab (Tysabri®)
- Alemtuzumab (Lemtrada®)
- Azathioprin (z.B. Imurek®)
- Mitoxantron (z.B. Ralenova®, Novantron®)
- Cladribin (Mavenclad®)
- Ocrelizumab (Ocrevus®)
- Ozanimod (Zeposia®)
- Therapie der sekundär progredienten MS
- Therapie der primär progredienten MS
Immunglobuline (z.B. Octagam®, Gamunex®, KIOVIG, Privigen®)
Dosierung und Anwendung
200mg/kg Körpergewicht monatlich (ca. 14 g) oder
400mg/kg Körpergewicht alle zwei Monate,
jeweils als Infusion über die Vene an einem Tag.Qualität der Studien
⇑
Wirkung
Patienten ohne Zunahme einer Beeinträchtigung:
Krankheitsaktivitätsfreie Patienten
Jährliche Schubrate (Therapie/Plazebo)0,52/1,26[1]
0,59/1,61[2]
KernspinKM-Herde:
T2-Herde:
Wirkmechanismus
Immunglobuline (IG) sind Antikörper, die im menschlichen Körper in vier Gruppen (A, G, M und E) vorkommen. Beim gesunden Menschen besteht ihre Hauptaufgabe in der Abwehr von Viren und Bakterien. Immunglobuline können bisher nur aus Blutspenden gewonnen werden. Durch Filtern von Blut können diese Antikörper gesammelt werden.
Aus dem Filtrat wird im nächsten Schritt ein flüssiges Medikament mit einer hohen Antikörperkonzentration hergestellt. Dazu müssen die Antikörper gereinigt und die Untergruppen herausgefiltert werden. Die therapeutisch eingesetzten IG stammen überwiegend aus der Klasse G.
Die IG werden über die Vene verabreicht. Darum wird die Therapie auch IVIG abgekürzt.
Die unterschiedlichen Wirkungsmechanismen von Immunglobulinen in der Therapie verschiedener entzündlicher Erkrankungen werden bisher noch nicht verstanden. Jedoch werden verschiedene Erklärungsansätze diskutiert:
- Zum einen können Eiweiße auf der Oberfläche von Blutzellen blockiert werden und eine Anlagerung von anderen Substanzen oder Zellen verhindert werden
- oder die Anlagerung führt direkt zu einer Veränderung der Zellreaktionen.
- Ferner könnten Botensubstanzen des Immunsystems im Blut neutralisiert werden.
Studien
Bereits 1983 erfolgten die ersten Behandlungsversuche von MS mit intravenösen Immunglobulinen (IVIG). Zwei Doppelblindstudien mit insgesamt 190 behandelten Patienten wurden über zwei Jahre durchgeführt und sind die Grundlage der folgenden Darstellung.[2][1] Allerdings unterscheiden sich beide Studien in der Art der Immunglobulingabe: Einmal[1] wurden 200mg/kg Körpergewicht monatlich und einmal[2] 400 mg/kg Körpergewicht alle zwei Monate gegeben.
Wirkungen
In zwei Studien konnte eine deutliche Reduktion der Schubrate gezeigt werden: 24 von 100 Patienten hatten therapiebedingt in zwei Jahren keinen Schub. Ein Effekt auf die Beeinträchtigung war jedoch nicht nachzuweisen. Allerdings war die Schubrate in der Placebogruppe ungewöhnlich hoch. Eine aktuelle Studie zeigt jedoch keine Wirksamkeit von IVIG über ein Jahr Therapie bei Patienten mit geringer Schubaktivität.[3] Auch die richtige Dosierung ist nicht geklärt. Eine Zulassung für IVIG zur MS-Therapie besteht nicht. Hauptendpunkte waren in der Achiron-Studie[2] die jährliche Schubrate und in der Fazekas- Studie[1] die Veränderung der Beeinträchtigung. Zur Vergleichbarkeit der MS-Therapien wird allerdings in dieser Broschüre einheitlich für alle Studien die Anzahl der Patienten ohne Schübe über zwei Jahre dargestellt sowie die Anzahl der Patienten, bei denen die Beeinträchtigung nicht zunimmt. Diese Daten sind auch in einem Cochrane Review analysiert worden.[4]
Anzahl der Patienten mit Schüben innerhalb von zwei Jahren
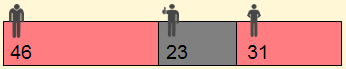
Bei der Immunglobulintherapie hatten 54 von 100 Patienten keinen Schub in zwei Jahren. In der Placebogruppe waren es 30 von 100 Patienten. Daraus folgt, dass 54 - 30 = 24 von 100 Patienten von der Therapie einen Nutzen haben.
- 24 von 100 Patienten profitieren von der Therapie
- 76 von 100 Patienten haben keinen Nutzen von der Therapie
Wirksamkeit bezogen auf die Zunahme der Beeinträchtigung in zwei Jahren
Um die Zunahme der Beeinträchtigung zu bestimmen, wurde nicht wie bei anderen Studien eine Bestätigung der Verschlechterung in einer zweiten Untersuchung gefordert. So lässt sich diese Studie nicht gleichwertig analysieren. Nur mit Vorsicht lässt sich deshalb errechnen, dass unter IVIG bei 16 von 100 Patienten die Beeinträchtigung in zwei Jahren zunahm. In der Kontrollgruppe war dies bei 21 von 100 Patienten der Fall. Daraus folgt, dass 21 - 16 = 5 von 100 Patienten von der Therapie profitieren.
Weitere Wirkungen
Schubrate
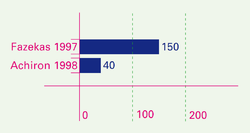
Die Schubrate lag in der Fazekas-Studie[1] bei 0,52 Schüben pro Jahr pro Patient bei mmunglobulintherapie und bei 1,26 bei Einnahme von Placebo. In der Achiron-Studie[2] lag die Schubrate bei 0,59 unter Immunglobulintherapie und bei 1,61 Schüben pro Jahr unter Placebo. Effekte auf die Veränderung der Beeinträchtigung In der Fazekas-Studie[1] verminderte sich im EDSS die Beeinträchtigung bei 23 von 75 Patienten unter IVIG gegenüber 10 von 75 bei Gabe von Placebo. Es kam also zu 23 - 10 = 13 therapiebedingten Verbesserungen. In der Achiron-Studie[2] verminderte sich die Beeinträchtigung bei 5 von 20 Patienten unter IVIG und bei zwei Patienten von 20 unter Placebo. Hier kam es hier also zu 5 - 2 = 3 therapiebedingten Verbesserungen. Im Mittel lag die Beeinträchtigung gemessen auf der EDSS-Skala bei Fazekas unter IVIG bei 3,09 gegenüber 3,49 unter Placebo; bei Achiron bei 2,97 unter Placebo und bei 2,6 unter Immunglobulintherapie, was statistisch kein signifikanter Unterschied ist.
Wirkungen auf das Kernspinbild
Lediglich in der Achiron-Studie wurden Kernspindaten erhoben. Die Gesamtzahl der Entzündungsherde war hier in beiden Gruppen nach Studienende gleich. Eine weitere Untersuchung mit 26 Patienten stellte das Kernspin in den Mittelpunkt.[5] Allerdings fand die Untersuchung nur über sechs Monate statt und die Immunglobulin-Dosierung war mit monatlich zwei Gramm pro Kilogramm Körpergewicht ungewöhnlich hoch. Die Patienten erhielten je drei Monate Placebo und drei Monate IVIG. Hier zeigten sich unter Immunglobulintherapie weniger kontrastmittelspeichernde Entzündungsherde (Glossar) als bei den gleichen Patienten in einer Placebophase. Ähnliches zeigten andere Autoren für 400mg/Kilogramm Körpergewicht bei 7 von 13 Patienten.[6]
Neuere Studie zur Dosisfindung
Eine neuere Studie[7] hat zwei Dosierungen von Immunglobulinen (200mg/kg und 400mg/ kg Körpergewicht) gegen Placebo über ein Jahr verglichen. Hier zeigten beide Dosierungen keine Wirksamkeit. Patienten hatten weniger Krankheitsaktivität als in früheren Studien. Damit ist die Wirksamkeit von Immunglobulinen bei SRMS erneut in Frage gestellt.
Nebenwirkungen
Nebenwirkungen in Form von Hautausschlägen zeigten sich nur bei der Hochdosistherapie mit Immunglobulinen. Es gibt bislang keine Studien, die die Entwicklung der Nebenwirkungen über den Verlauf der gesamten Studie darstellen, so dass der Wirksamkeit nach zwei Jahren nicht die Nebenwirkungen in zwei Jahren gegenübergestellt werden können. Auch allergische Reaktionen müssen nicht zu Beginn, sondern können auch erst im Verlauf auftreten. Patienten der Fazekas-Studie entwickelten einen Hautausschlag, der sich bereits nach wenigen Tagen wieder zurückbildete. In der Achiron-Studie[2] zeigten sich keine der sonst gehäuft unter Immunglobulintherapie auftretenden Nebenwirkungen. In der Hochdosis-Studie von Sörensen[5] fanden sich allerdings gehäuft Hautauschläge bei der Immunglobulintherapie.
Prinzipiell kann die Immunglobulintherapie allergische Reaktionen hervorrufen. Diese können sich mit Kreislaufschwäche, Schwindel, Hautausschlag oder Luftnot äußern. Sehr selten kommt es zu lebensbedrohlichen Zuständen. Bei einem angeborenen Immunglobulin-A-Mangel kann es zu schweren allergischen Reaktionen kommen. Weiterhin kann es durch eine Verdickung des Bluts zu Nierenschäden, Herzinfarkten und Schlaganfällen kommen sowie bei herzschwachen Patienten zu einer Überbelastung des Herzens. Schließlich sind vereinzelt Fälle einer Hirnhautentzündung ohne Erreger (aseptische Meningitis) beschrieben. Als Beschwerden traten Fieber, Kopfschmerzen, Nackensteifigkeit, Lichtempfindlichkeit und Schläfrigkeit auf.
Die Beschwerden waren nach Absetzen der Immunglobulintherapie wieder rückläufig. Zusätzlich besteht das Risiko einer Infektion, da Immunglobuline aus Blutspenden gewonnen werden. Viele Viren werden durch die Reinigung inaktiviert. Aber insbesondere virusbedingte Leberentzündungen (Hepatitis C-Viren) sind vereinzelt unter der Therapie beschrieben. Ein ungelöstes Problem stellt die Reinigung von so genannten Prionen dar, den Erregern des Rinderwahnsinns und der Jakob-Creutzfeld-Erkrankung. Diese können bislang noch nicht inaktiviert werden. Systematische Untersuchungen über Langzeitnebenwirkungen liegen nicht vor.
Wie viele Patienten müssen behandelt werden, damit ein Behandelter einen Nutzen hat?
Um einen Schub in zwei Therapiejahren zu verhindern, müssen vier Patienten mit Immunglobulinen behandelt werden.
Schwächen der Studien zur Immunglobulintherapie
Effekt auf die Zunahme der Beeinträchtigung Der mittlere Unterschied im EDSS nach zwei Jahren Therapie lag bei 0,4 EDSS-Punkten in einem unteren Bereich des EDSS (Placebo 3,49; Immunglobuline 3,09). Dabei veränderte sich auch die Placebogruppe kaum, die Immunglobulingruppe besserte sich geringfügig.
Effekt auf das Kernspin
Insgesamt ist die Datenlage zum Kernspin- Verlauf unter Immunglobulintherapie sehr dürftig. In einer Kurzzeitstudie von Sörensen[5] ließ sich bei sechsmonatiger Hochdosistherapie ein Effekt auf die Anzahl an Kontrastmittelspeicherungen, bestehende und neue Läsionen nachweisen. Bezogen auf das gesamte Ausmaß an nachweisbaren Läsionen zeigte sich hingegen kein solcher Effekt.
Sind Immunglobuline wirksamer als Interferone?
Es gibt bislang keine Studien, die die Wirksamkeit von IVIG, Interferonen und anderen Therapien im direkten Vergleich untersuchen. Die Gegenüberstellung der Studienergebnisse einzelner Therapiestudien ist methodisch problematisch. Auch wurde bis heute keine optimale Dosierung des IVIG dokumentiert. Insgesamt scheint der Effekt vergleichbar zu sein, auch wenn vergleichbare Kernspin-Daten über zwei Jahre Therapieverlauf fehlen. Vorteilhaft gegenüber der Interferontherapie ist sicherlich die nur einmal im Monat notwendige Gabe und die generell gute Verträglichkeit von IVIG.
Häufig gestellte Fragen
Haben Immunglobuline eine heilende Wirkung auf die defekten Myelinscheiden? Laboruntersuchungen hatten 1990 einen möglichen wiederherstellenden (remyelinisierenden) Effekt auf Myelinschäden vermutet. Eine erste Studie schien das zu bestätigen.[8] Weitere Untersuchungen konnten diese Ergebnisse jedoch nicht bestätigen.[9][10] Insofern ist die „reparierende“ Wirkung durch die Immunglobulintherapie als eher gering zu erachten.
Welche Dosis ist die richtige?
In einer Studie über zwölf Monate[11] wurden die Dosierungen von 200 und 400mg pro Kilogramm Körpergewicht verglichen. Über diese kurze Zeit fand sich kein Unterschied der Wirkungen zwischen den Dosierungen. Lediglich in den Kernspinanalysen fand sich ein geringer Vorteil einer höheren Dosis. In einer neuen Dosisfindungsstudie[7] zeigte sich Nutzen der Therapie unabhängig von der Dosierung.
Was passiert, wenn man das Medikament absetzt?
Systematische Untersuchungen zum Absetzen von IVIG gibt es nicht. Dennoch ist eine Zunahme der Krankheitsaktivität nach dem Absetzen der Therapie prinzipiell denkbar.
Wie lange kann man und wie lange muss man das Medikament nehmen?
Da Immunglobuline weder die Erkrankung heilen noch zum Stillstand bringen, müssen sie dauerhaft verabreicht werden. Bei offensichtlicher Verschlechterung der Erkrankung wie bei deutlichen Nebenwirkungen muss überlegt werden, ob ein Absetzen oder ein Medikationswechsel sinnvoll ist.
Können Immunglobuline in der Schwangerschaft oder in der Stillzeit genommen werden?
Prinzipiell ist eine Einnahme während der Schwangerschaft und Stillzeit möglich. Die Schwangerschaft schützt allerdings besser vor Verschlechterungen als die meisten Immuntherapien. Nach der Geburt eines Kindes kann es jedoch gehäuft zu Schüben kommen. Damit könnten IVIG eine Therapie sein, um in der Zeit nach der Geburt eines Kindes zu behandeln. Eine Zulassung von IVIG besteht allerdings nicht. In der GAMPP (Gammaglobulin post Partum) Studie[12] wurden 2 verschiedene Dosierungen von IVIG ab der Geburt für drei Tage und dann monatlich mit 150mg/kg KG über sechs Monate durchgeführt. Die Patientinnen hatten in den sechs Monaten eine Schubhäufigkeit, die ähnlich der Zeit vor der Schwangerschaft war. Angesichts der Tatsache, dass normalerweise die Schubrate deutlich nach der Geburt erhöht ist, wird ein Nutzen der Therapie geschlussfolgert. Ohne Placebogruppe in der Studie ist dieser aber nicht sicher.
Welchen Einfluss hat die Immunglobulin-Therapie auf die Lebensqualität?
Die monatlichen Infusionsgabe und die damit verbundenen Arztbesuche können als Einschränkung der Lebensqualität empfunden werden. Nebenwirkungen sind selten.
Wann dürfen Immunglobuline nicht genommen werden?
Bei einem angeborenen Immunglobulin A-(IgA)-Mangel dürfen Immunglobuline auf keinen Fall genommen werden, da es zu schweren allergischen Reaktionen kommen könnte. Insofern sollte vor Therapiebeginn eine IgA-Bestimmung erfolgen.
Was muss bei der Therapie beachtet werden?
Insbesondere muss eine mögliche Verdickung des Bluts durch die Therapie erkannt werden. Die daraus resultierenden Komplikationen können auch noch Jahre nach der Therapie auftreten.
Wechselwirkungen mit anderen Medikamenten
Wechselwirkungen sind kaum bekannt, da diese Fragestellung bislang kaum erforscht wurde.
Wie erfolgt die Therapie?
Immunglobuline werden als Infusion verabreicht. Generell erfolgt die Gabe einmal monatlich. Dabei schwanken die Dosierungen in den Studien von 200-1.000 mg/pro Kilogramm Körpergewicht je Monat. Die Gabe sollte nicht zu schnell erfolgen, anfangs mit 15 Tropfen/Minute, später mit 50 Tropfen/Minute. Insgesamt dauert die Gabe ein bis zwei Stunden.
- Glatirameracetat (Copaxone®, Clift®)
- Glatirameracetat (Copaxone®, Clift®)
- Therapie der Erstmanifestation
- Beschwerden bei Multipler Sklerose
- Definition der Multiplen Sklerose
- Nutzen klinischer Studien
- Einleitung
