Was erwartet mich bei MS ohne und mit Therapie?
MS verläuft über Jahrzehnte. Es wurden in der Vergangenheit leider nur wenige Studien zum Verlauf (Prognosestudien) durchgeführt, die streng populationsbasiert waren, d.h. die alle MS-Betroffenen einer geographischen Region erfassten. Außerdem haben sich Diagnostik und Therapie der MS in den letzten Jahren sehr verändert, so dass alle älteren Untersuchungsergebnisse für die Prognose der heute neudiagnostizierten Personen nur bedingt gelten. Die Lebenserwartung ist vermutlich nicht eingeschränkt. Wahrscheinlich gibt es ca. 30% gutartige Verläufe.
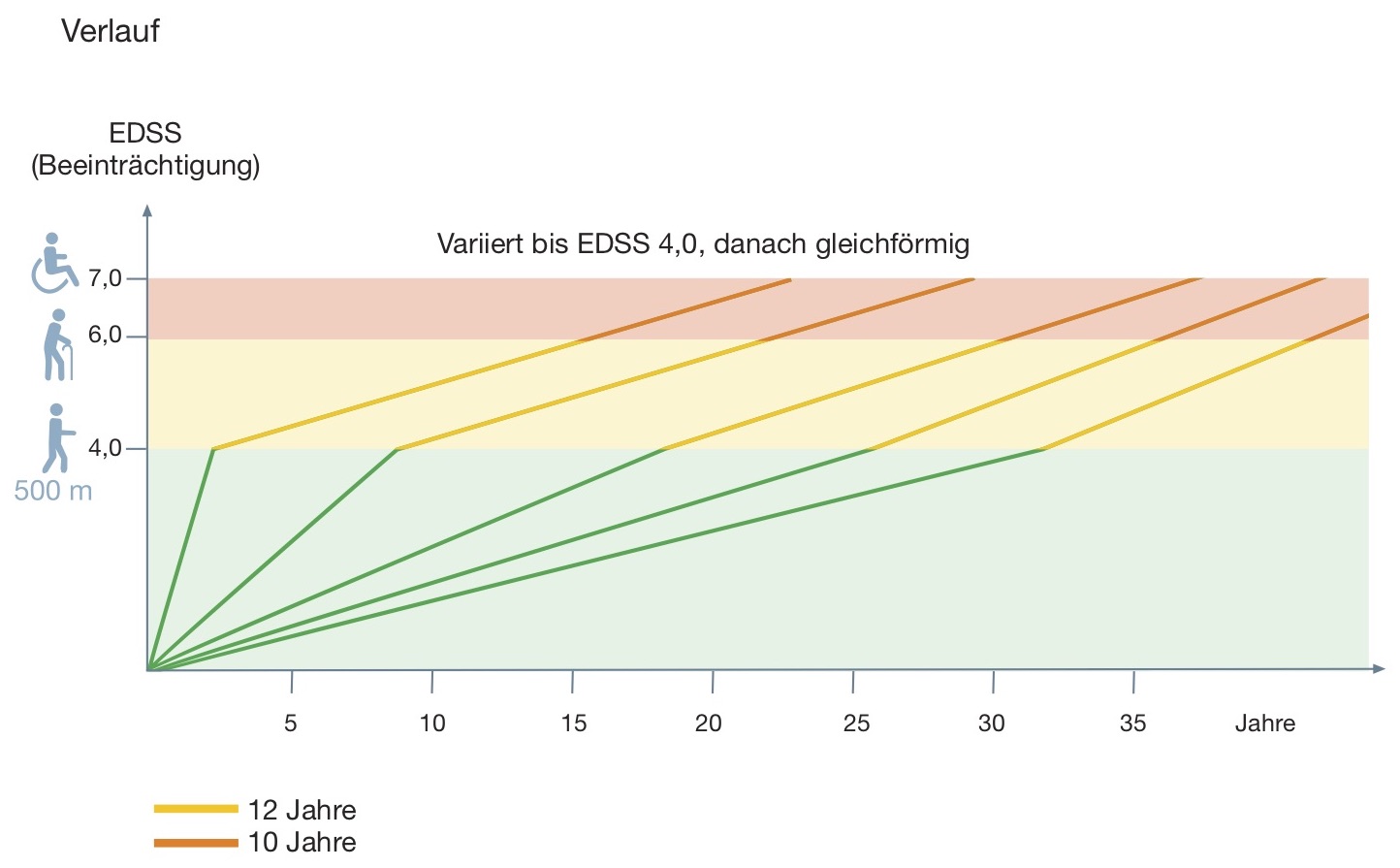
Uniforme Progression
Mit Eintritt einer schleichenden Zunahme der Beeinträchtigungen (progredienter Verlauf, bzw. Progression) verläuft die MS, laut allen großen Verlaufsstudien, vergleichbar (=uniform). Anscheinend ist es nicht von Bedeutung, ob zuvor eine schubförmige Phase vorlag und wie lange diese ggf. angedauert hat. Ab dem Einsetzen der progredienten Phase kommt es im Mittel zur Erreichung der Meilensteine 100m Gehstrecke und 5m Gehstrecke nach 12 bzw. 22 Jahren.[3][10] Wahrscheinlich kommt es zur keiner Beeinflussung der Progression durch aufgelagerte Schübe.
Prognosefaktoren
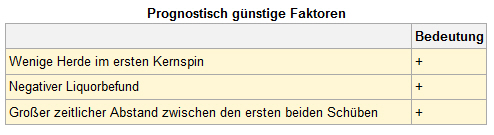
Trotz einer Vielzahl an durchgeführten Studien zum Verlauf der Erkrankung, werden bisher lediglich die Verlaufsform und das Erkrankungsalter als gesicherte Prognosefaktoren angesehen. Bei Personen die jung erkranken und einen schubförmigen Verlauf haben, ist die Prognose besser. Weitere Faktoren die als wichtig für den Krankheitsverlauf betrachtet werden sind die Rückbildungstendenz des Erstereignisses und die Anzahl der Herde im Kernspin. Für andere Prognosefaktoren fehlt ein wissenschaftlicher Beleg.
Verlaufsform
Bei einem primär chronischen Verlauf (PPMS) kommt es früher zu bleibenden Beeinträchtigungen im Vergleich zum schubförmigen Verlauf. Hier ist die Verlaufsform der dominante prognostische Faktor: im jüngeren und im älteren Erkrankungsalter ist der Fortschritt der Erkrankung ähnlich. In einer Übersichtsarbeit aus dem Jahre 2009 haben Wissenschaftler die Ergebnisse aus Studien zum natürlichen Krankheitsverlauf der Multiplen Sklerose, in welchen prognostische Faktoren evaluiert wurden, zusammengefasst. Allerdings mindern große Unterschiede zwischen den Studien deren Aussagekraft. Laut den Autoren ist bei der PPMS eine deutliche Beeinträchtigungszunahme in den ersten zwei bzw. fünf Jahren ein negativer Prognosefaktor. Für die SRMS und SPMS stellt eine deutliche Zunahme der bleibenden Beeinträchtigung über fünf Jahre einen negativen Prognosefaktor da (Degenhardt et al, 2009).
Alter
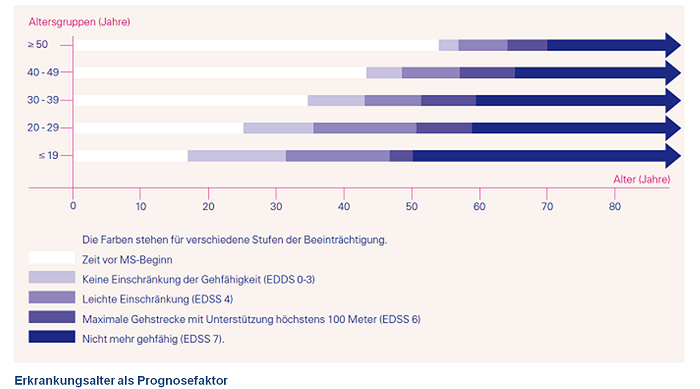
Bezogen auf die Prognose für die nächsten zehn Jahre ist diese bei Beginn der MS in jungen Lebensalter im Vergleich zum einem höheren Lebensalter besser.[12] Mit Bezug auf die Gesamtlebensspanne hat allerdings eine Person, welche mit 50 Jahren an einer MS erkrankt zehn Jahre später weniger Beeinträchtigungen verglichen mit einer Person, die im 60sten Lebensjahr bereits 35 Jahre MS hat,- also mit 25 Jahren jung erkrankt ist.
Dies wird in der folgenden Übersicht (siehe Abbildung unten) graphisch dargestellt. Es ist ersichtlich, dass in der Altersgruppe der über 50-Jährigen die Zeitspannen bis zum Erreichen der nächst höheren EDSS-Werte kürzer sind, als bei 20- bis 29-Jährigen. Somit scheint die Erkrankung in höherem Alter schneller fortzuschreiten. Patienten, die in jungen Jahren erkranken, haben jedoch aufgrund ihres länger währenden Krankheitsverlaufs im Mittel schon eine gewisse Beeinträchtigung entwickelt, wenn die älteren Patienten erst am Beginn ihrer Erkrankung stehen
Andere Prognosefaktoren
Zu allen anderen Faktoren liefern die vorliegenden Studien keine klaren Hinweise für einen Einfluss auf den Verlauf. Die Ergebnisse der verschiedenen Studien sind hierzu zu widersprüchlich. Die am häufigsten untersuchten Faktoren hierbei sind:
- Geschlecht: Einige Studien sprechen für eine ungünstigere Prognose der MS bei Männern, welche häufiger einen primär chronischen Verlauf haben.
- Schübe in den ersten zwei Jahren: Einige Daten sprechen für eine ungünstige Prognose bei sehr vielen Schüben in den ersten zwei Jahren. Allerdings scheint dieser Effekt, wenn überhaupt, nur für die Zeit bis zum Erreichen eines EDSS von 4 zu bestehen.
- Schwere der Schübe: Die Daten hierzu sprechen nicht für eine Gesamtprognosebedeutung der Schubschwere.
- Schübe mit Beschwerden in verschiedenen neurologischen Funktionssystemen (so genannte multifokale Schübe): Die Beteiligung mehrerer Funktionssysteme ist nicht einheitlich bedeutsam für die Prognose.
- Rückbildung der Beschwerden nach dem ersten Schub: Andere Untersuchungen haben z.T. eine ungünstige Prognose zeigen können für Betroffene, die sich schon vom ersten Schub nur unvollständig erholt haben. Der Zeitabstand zum zweiten Schub wurde ebenfalls als Prognosefaktor formuliert.
- Symptome bei Erkrankungsbeginn: Einige Studien sprechen für eine ungünstigere Prognose, wenn viele neurologische Symptome schon zu Beginn auftreten. Unter Betrachtung der gesamten Studienergebnisse, scheint die Art der Erstbeschwerden jedoch nicht prognostisch bedeutsam zu sein.
- Weitere Untersuchungen: Über die Aussagekraft von Kernspin befunden oder Befunden aus anderen Untersuchungen wie Nervenwassertests zur Vorhersage des Verlaufs, gibt es bislang keine klaren Erkenntnisse. Der Befund im ersten Kernspin ist bislang der einzige Untersuchungsbefund, der möglicherweise auf den weiteren Verlauf einer MS hinweist. Nach einer aktuellen Studie[23] ist bei einer Anzahl von mehr als 10 Entzündungsherden eher mit der Entwicklung einer bleibenden Beeinträchtigung zu rechnen. Letztendlich liegen hierzu aber noch zu wenige Daten vor.

Übersicht über Prognosefaktoren
In der folgenden Tabelle ist aufgeführt, welche Bedeutung verschiedene Faktoren auf den Verlauf der Krankheit haben können. Insgesamt sind die Effekte dieser Faktoren mäßig: ++ = bewiesen bedeutsam, + = möglicherweise bedeutsam, +/0 = eher keine Bedeutung, 0 = keine Bedeutung. Darunter sehen Sie noch einmal die bedeutsamen Faktoren auf einen Blick.


Häufige Fragen zur MS-Prognose
Warum ist es schwierig meinen zukünftigen Krankheitsverlauf vorherzusagen?
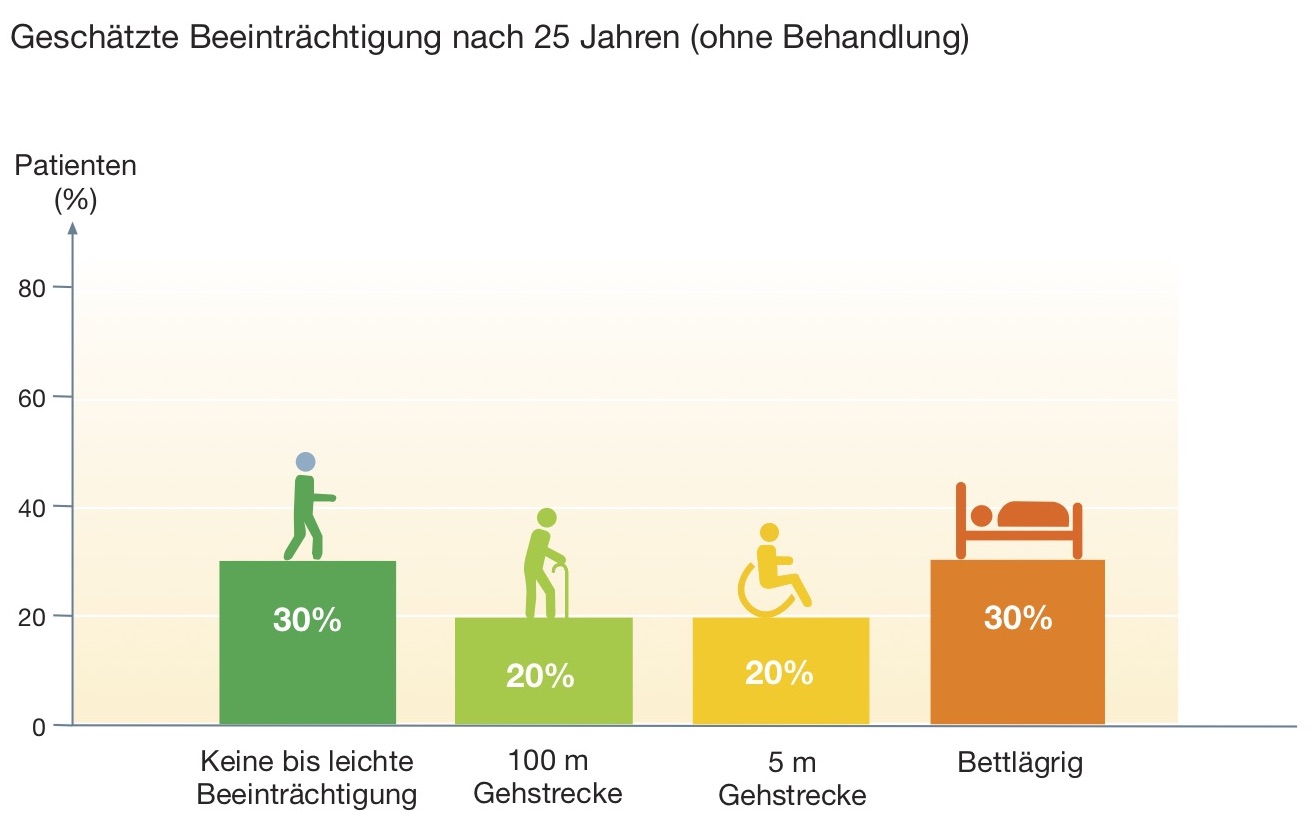
Die MS ist eine Erkrankung mit einem sehr individuellen Verlauf. Die Abbildung "MS-Verläufe" zeigt das weite Spektrum der MS-Verläufe. Neben den errechneten Mittelwerten kann man aus der weit gestreuten, wolkenförmigen Punkteverteilung auf die Existenz der vielen, sehr unterschiedlichen Verläufe schließen. Ob die Langzeitstudie aus Lyon, die 1997 beendet wurde und auf der die erwähnte Abbildung beruht, die heute gültigen Prognosen widerspiegelt, ist offen. Jedoch gibt es im Moment keine neueren, populationsbasierten Daten.
Welche Faktoren können mir dennoch helfen, meine Prognose einzuschätzen?
Die bisher durchgeführten Studien konnten nur die Verlaufsform der MS und das Erkrankungsalter als Prognosefaktoren sichern. Als möglicherweise bedeutsam zur Prognoseabschätzung werden die Anzahl der Herde im Kernspin (siehe Abbildung im vorherigen Beitrag) nach dem Erstereignis und die Rückbildungstendenz des Erstereignisses angesehen.
Außerdem gibt es im Internet ein Rechenmodul (OLAP-Prognose-Kalkulator) auf Englisch, das nach Eingabe der Patientendaten anhand von umfassenden Studiendaten Aussagen über den individuellen Verlauf in naher Zukunft trifft: SLCMSR Homepage. (Um den OLAP-Prognose-Kalkulator öffnen zu können, ist die Bestätigung einer Sicherheitsausnahme nötig.)
Welche Aussagen können über die Lebenserwartung getroffen werden?
Auch hier stellt sich das Problem der fehlenden aktuellen, populationsbasierten Daten. Es wird angenommen, dass die Lebenserwartung im Grunde nur gering gegenüber der Normalbevölkerung verringert ist. Diese Annahme ist jedoch nicht durch vorhandene Datensätze belegbar. In Dänemark bemühte man sich von 1949 bis 1996 alle MS-Patienten in ein Register aufzunehmen und ihren Krankheitsverlauf zu dokumentieren. Aus diesen Daten wurde eine um 10 Jahre verringerte Lebenserwartung für MS-Patienten errechnet. Auch hier ist einschränkend darauf hinzuweisen, dass das Register 1996 geschlossen wurde. Somit wurden hier Patienten beobachtet, die zu einer Zeit diagnostiziert wurden, als der Medizin noch nicht die modernen diagnostischen Tests zur Verfügung standen und somit wird angenommen, dass die gutartigen Verläufe in dieser Datenerhebung unterrepräsentiert sind. Das Kernspin wurde erst Mitte der 80-er Jahre in die Diagnostik eingeführt. Des Weiteren sind die ersten MS-Medikamente 1995 zugelassen worden.
Kann die MS einen tödlichen Verlauf nehmen?
Insgesamt wird angenommen, dass lediglich ein sehr kleiner Anteil an Betroffenen direkt an MS, z.B. durch einen Entzündungsherd im Atmungszentrum, verstirbt. Todesursachen bei schweren MS-Verläufen sind meist Komplikationen, die sich z.B. aus der Bettlägerigkeit und schweren Blasenfunktionsstörungen ergeben (beispielsweise schwere Blasen- und Lungenentzündung oder Lungenembolie).
Kann eine Immuntherapie grundsätzlich den Verlauf der MS ändern?
Auch wenn es einige Hinweise dafür gibt, so ist der langfristige Nutzen der Immuntherapien bei MS nicht gesichert. Wie die unteren Abbildungen zeigen, kann es sein, dass der Therapieeffekt nach Jahren der Beobachtung nicht mehr nachweisbar ist. Die längsten Therapeiverlaufsdaten finden sich unter Betaferon. Hier [29] finden sich von 98% der 372 Patienten, die an der Studie teilnahmen Daten zur Sterblichkeit nach 21 Jahren. In der dierekt behandelten Gruppe waren nach 21 Jahren noch 85% am Leben, in der Placebogruppe, die in dieser Studie 5 Jahre nicht behandelt wurde, waren es 69%, was einer absoluten Reduktion von 16% entspricht. Was die Patienten in den 15 Jahren nach der Studie als Therapie erhielten, sowie die Todesursachen, wird nicht berichtet. Insofern ist ein ursächlicher Zusammenhang zur Therapie nur schwer zu behaupten. Nach 16 Jahren Verlaufsuntersuchung liegen Beeinträchtigungsdaten vor. Hier führte die Interferontherapie in der Studie nicht zu weniger Patienten mit einer Beeinträchtungszunahme bis Jahr 16 [30].
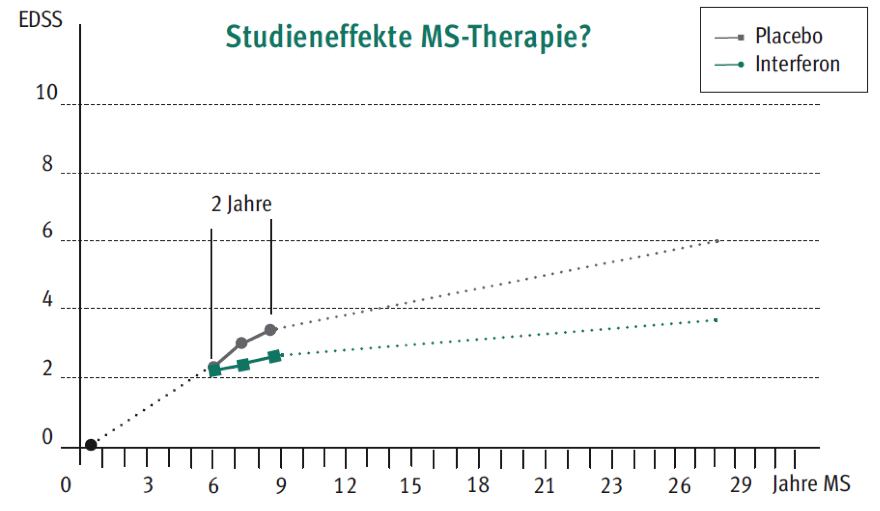
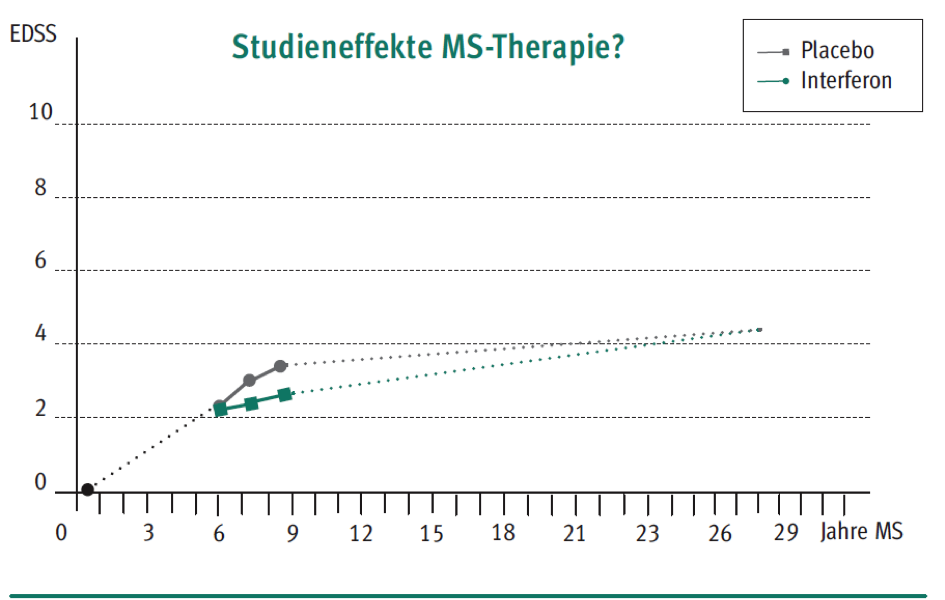
Betaferon wurde auch in der Frühtherapie gegenüber einer um 2 Jahre verzögerten Therapie untersucht. Zeigte sich nach 3 Jahren ein Effekt mit 8 von 100 weniger Patienten mit einer Zunahme der Beeinträchtigung, so war dieser nach 5 Jahren (4 von 100 ohne Progression) und auch nach 8 Jahren (2 von 100 ohne Progression) nicht mehr nachweisbar [31].
Aus einem kanadischen Versorgungsregister wurde 2012 eine Studie veröffentlicht [32], in der je 800 Patienten unter Interferontherapie und ohne Interferontherapie über einen durchschnittlichen Verlauf von 4-5 Jahren beobachtet und mit einer historischen Kontrollgruppe verglichen wurden. Interessanterweise zeigten die Patienten mit der Interferongabe einen schlechteren Verlauf als die Patienten der Kontrollgruppe. Dies liegt vermutlich an der nicht zufälligen Zuordnung der Patienten in die jeweiligen Gruppen, denn die Ärzte haben vorzugsweise solche Patienten mit einem Interfreon behandelt, die einen aktiveren Verlauf hatten, daher konnte das Interfreon den Verlauf nicht ins Gute wenden. Dagegen steht eine Versorgungsstudie aus Italien [33]. Hier zeigten von 1504 Patienten 28% von 400 ohne Therapie gegenüber 20% von 1100 unter Interferon eine auf 500m oder weniger reduzierte Gehstrecke im Verlauf. Auch diese Daten sind wie schon die kanadische Studie nur mit Vorsicht zu bewerten.
Derlei Versorgungsdaten haben viele Schwächen, doch sie unterstreichen, dass der Langzeitnutzen offen ist.
Schwächen von Prognosestudien bei MS
Durch das Erfassen vor allem von schweren Krankheitsverläufen in MS-Studienzentren entsteht eine Auswahlverzerrung. Damit erscheint die MS ungünstiger im Verlauf, als sie wirklich ist. Hier besteht unter verschiedenen Wissenschaftlern Streit darüber, ob es einen gutartigen Verlauf der Erkrankung gibt oder nicht. Große, streng populationsbasierte Untersuchungen gibt es kaum. Darüber hinaus ist es eine offene Frage, was gutartig zu nennen ist: z.B. eine Gehstrecke von mindestens 500 Metern nach 20 Jahren, nach 30 Jahren oder gar keine Begrenzung der Gehstrecke. Ob die großen Prognosestudien, deren Datenbanken Mitte der 90-er Jahre geschlossen wurden, die heute gültigen Prognosen widerspiegeln, ist darüber hinaus offen. Zum einen hat sich die medizinische Versorgung allgemein verbessert, zum anderen bestehen seit 1995 die ersten Zulassungen für MS-Medikamente. Schließlich wurden 2001 neue Diagnosekriterien eingeführt, die eine frühere Diagnosestellung erlauben. Damit verändert sich die Prognose der MS vermutlich hin zu mehr gutartigen Verläufen.
Kernspin bei Erstmanifestation und Prognose
Der Befund des Kernspins zum Zeitpunkt der Erstmanifestation hat möglicherweise prognostische Bedeutung. Hierzu liegt aber nur eine Verlaufsstudie mit Daten von 107 Patienten über 20 Jahre vor.[24]
Aus der Verlaufsstudie[25] mit 107 Patienten über 20 Jahre gehen folgende Daten hervor:
- Fast die Hälfte der Patienten (45%) mit mehr als 10 Herden im ersten Kernspin kann nach 20 Jahren weniger als 100m weit gehen.
- Ein Drittel der Patienten mit drei oder weniger Herden im ersten Kernspin hat eine deutliche bleibende Beeinträchtigung (EDSS > 3 nach 20 Jahren).
- 80% der Patienten mit typischen Beschwerden aber ohne Kernspinherde haben auch nach 20 Jahren keine sichere MS
- 40% hatten auch nach 20 Jahren einen gutartigen Verlauf (EDSS < 3)
- Die Zunahme des Volumens aller Herde in den ersten fünf Jahren hatte die größte Vorhersagekraft für die Entwicklung eines sekundär- chronischen Verlaufs.
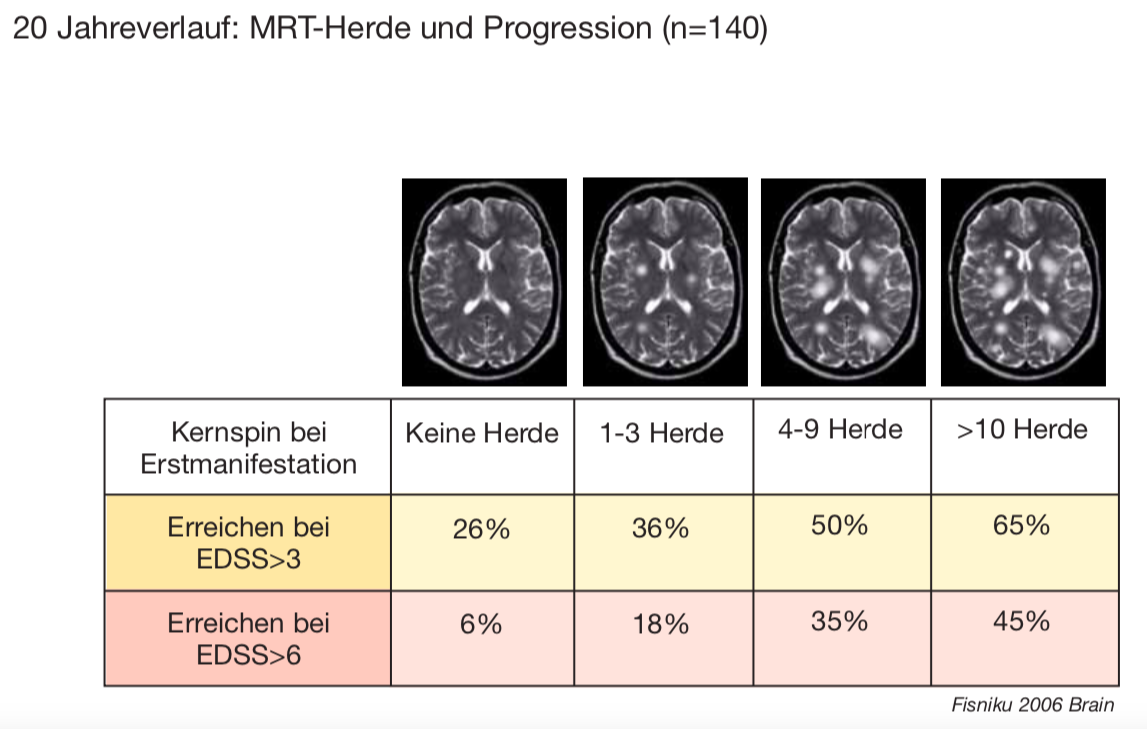
Einschränkend muss erwähnt werden, dass von den ursprünglich eingeschlossenen 109 Patienten nur 77 über 20 Jahre weiterverfolgt werden konnten, was aus den anderen wurde, wird nicht aufgeschlüsselt. Damit wird deutlich, dass die Anzahl von Herden im Kernspin eine Bedeutung für die Entwicklung eines zweiten Schubs und damit einer sicheren MS haben könnte.
Die Studien zur Erstmanifestation haben die Erkenntnisse über die Aussagekraft von Kernspinveränderungen für die weitere Krankheitsaktivität relativiert. Hier zeigte sich nämlich, dass die Anzahl von Entzündungsherden keinen klaren Hinweis auf die weitere Krankheitsaktivität gibt. In der Avonex®- und Rebif®-Studie ergab sich dazu:
- Die Wahrscheinlichkeit, einen zweiten Schub zu erleiden, war in der CHAMPS- und der ETOMS-Studie unabhängig von der Anzahl der Entzündungsherde.
- In der CHAMPS-Studie war der Nachweis von Kontrastmittelanreicherungen, die auch nach Kortisontherapie bestehen blieben, mit einem erhöhten Risiko verbunden, einen zweiten Schub erleiden zu können, d.h. konnte ein "resistenter" Schub im Kernspin nachgewiesen werden, stieg das Risiko auch weitere Schübe zu bekommen.[26]
- In der ETOMS-Studie hatten 47% der Patienten mit ursprünglich mehr als neun Herden innerhalb von zwei Jahren einen zweiten Schub gegenüber 24% der Patienten mit weniger als neun Herden. Allerdings gab es insgesamt nur 17 von 309 Patienten, die weniger als neun Herde hatten, was die Bedeutung dieses Unterschieds unsicher macht.[27]
- Für die BENEFIT-Studie liegen diese Analysedaten nicht vor.[28]
Einzelnachweise
- ↑ 1,0 1,1 Runmarker B et al. Prognostic factors in a multiple sclerosis incidence cohort with twenty-five years of follow-up. Brain 1993; 116 ( Pt 1):117-34.
- ↑ 2,0 2,1 2,2 Weinshenker BG et al. The natural history of multiple sclerosis: a geographically based study. I. Clinical course and disability. Brain 1989; 112 ( Pt 1):133-46.
- ↑ 3,0 3,1 3,2 3,3 Confavreux C et al. Early clinical predictors and progression of irreversible disability in multiple sclerosis: an amnesic process. Brain 2003; 126(Pt 4):770-82.
- ↑ Tremlett H et al.Disability progression in multiple sclerosis is slower than previously reported. Neurology 2006; 66(2):172-7.
- ↑ Weinshenker BG et al. The natural history of multiple sclerosis: a geographically based study. 2. Predictive value of the early clinical course. Brain 1989; 112 ( Pt 6):1419-28.
- ↑ Weinshenker BG et al. The natural history of multiple sclerosis: a geographically based study. 3. Multivariate analysis of predictive factors and models of outcome. Brain 1991; 114 ( Pt 2):1045-56.
- ↑ Weinshenker BG et al. The natural history of multiple sclerosis: a geographically based study. 4. Applications to planning and interpretation of clinical therapeutic trials. Brain 1991; 114 ( Pt 2):1057-67.
- ↑ Cottrell DA et al. The natural history of multiple sclerosis: a geographically based study. 5. The clinical features and natural history of primary progressive multiple sclerosis. Brain 1999; 122 ( Pt 4):625-39.
- ↑ Cottrell DA et al. The natural history of multiple sclerosis: a geographically based study. 6. Applications to planning and interpretation of clinical therapeutic trials in primary progressive multiple sclerosis. Brain 1999; 122 ( Pt 4):641-7.
- ↑ 10,0 10,1 Kremenchutzky M et al. The natural history of multiple sclerosis: a geographically based study 9: observations on the progressive phase of the disease. Brain 2006; 129(Pt 3):584-94.
- ↑ Confavreux C et al. Relapses and progression of disability in multiple sclerosis. N Engl J Med 2000; 343(20):1430-8.
- ↑ 12,0 12,1 Confavreux C et al. Age at disability milestones in multiple sclerosis. Brain 2006; 129(Pt 3):595-605.
- ↑ Confavreux C et al. Natural history of multiple sclerosis: a unifying concept. Brain 2006; 129(Pt 3):606-16.
- ↑ Eriksson M et al. Long-term follow up of patients with clinically isolated syndromes, relapsing-remitting and secondary progressive multiple sclerosis. Mult Scler 2003; 9(3):260-74.
- ↑ Tremlett H et al. The natural history of primary progressive MS in British Columbia, Canada. Neurology 2005; 65(12):1919-23.
- ↑ Sayao AL et al. Longitudinal follow-up of "benign" multiple sclerosis at 20 years. Neurology 2007; 68(7):496-500.
- ↑ Tremlett H et al. Natural history of secondary-progressive multiple sclerosis. Mult Scler 2008; 14(3):314-24.
- ↑ 18,0 18,1 Ramsaransing GS et al. Predictive value of clinical characteristics for 'benign' multiple sclerosis. Eur J Neurol 2007; 14(8):885-9.
- ↑ Hawkins SA et al. Benign multiple sclerosis? Clinical course, long term follow up, and assessment of prognostic factors. J Neurol Neurosurg Psychiatry 1999; 67(2):148-52.
- ↑ Pittock SJ et al. Clinical implications of benign multiple sclerosis: a 20-year population-based follow-up study. Ann Neurol 2004; 56(2):303-6.
- ↑ Bronnum-Hansen H et al. Trends in survival and cause of death in Danish patients with multiple sclerosis. Brain 2004;127(Pt 4):844-50.
- ↑ Degenhardt A et al. Clinical prognostic factors in multiple sclerosis: a natural history review. Nat Rev Neurol 2009; 5(12):672-82.
- ↑ Fisniku et al. Disability and T2 MRI lesions: a 20-year follow-up of patients with relapse onset of multiple sclerosis. Brain 2008; 131(Pt 3):808-17.
- ↑ Brex PA et al. A longitudinal study of abnormalities on MRI and disability from multiple sclerosis. N Engl J Med 2002; 346:158-64.
- ↑ Brex PA, Ciccarelli O, O’Riordan JI, et al. A longitudinal study of abnormalities on MRI and disability from multiple sclerosis. N Engl J Med 2002; 346:158-64.
- ↑ CHAMPS study group. MRI predictors of early conversion to clinically definite MS in the CHAMPS placebo group. Neurology 2002; 59:998-1005.
- ↑ Barkhof F, Rocca M, Francis G, et al. Validation of diagnostic magnetic resonance imaging criteria for multiple sclerosis and response to interferon beta1a. Ann Neurol 2003; 53:718-24.
- ↑ Kappos L, Freedman MS, Polman CH, et al. Effect of early versus delayed interferon beta-1b treatment on disability after a first clinical event suggestive of multiple sclerosis: a 3-year follow-up analysis of the BENEFIT study. Lancet 2007; 370:389-97.
- ↑ Goodin 2012 Neurology
- ↑ Ebers 2010 JNNP
- ↑ Kappos Lancet 2007, Kappos Lancet Neurology 2009, Edan JNNP 2012
- ↑ Shirnai Jama 2012
- ↑ Trojano 2006
