Was ist Multiple Sklerose?
MS ist eine chronische Erkrankung, die durch entzündliche Veränderungen und Abbauprozesse im zentralen Nervensystem, also im Gehirn und Rückenmark, charakterisiert wird. Betroffen sind Nervenzellen und deren Isolierschicht, die Myelinscheiden. Man geht davon aus, dass eine so genannte Autoimmunreaktion, bei der sich die eignen Abwehrkräfte gegen Bestandteile des Nervensystems richten, eine Schlüsselbedeutung in der Entstehung hat. Typische erste Beschwerden sind Sehnerventzündungen, Rückenmarksentzündungen sowie Störungen des Hirnstamms, z.B. mit Schwindel oder Doppelbildern. Im Wesentlichen können schubförmige und chronisch-progrediente Verläufe unterschieden werden.
MS ist charakterisiert durch Entzündungsherde und Vernarbungen (lateinisch: Sklerosierungen) an verschiedenen (lateinisch: multiplen) Stellen im Nervensystem. Mediziner nennen die Erkrankung auch Enzephalomyelitis disseminata. Dabei meint „Enzephalon“ das Gehirn, "Myelon" das Rückenmark, die Endung „–itis“ Entzündung und „disseminata“ verteilt oder an verschiedenen Stellen (disseminiert). Entzündungsherde können abhängig von ihrer Lage im zentralen Nervensystem auftreten, ohne Beschwerden zu machen. Es gibt Regionen im Gehirn, wo auch sehr kleine Entzündungsherde starke Beeinträchtigungen auslösen können, z.B. im Rückenmark, im Übergang vom Gehirn zum Rückenmark oder dem Hirnstamm. Entzündungsherde kommen und gehen. Sie betreffen zum einen die Isolierschicht der Nervenfasern, das Myelin. Parallel dazu findet aber bereits zu Beginn der Erkrankung eine Verletzung von Nervenzellen statt (Destruktion). Diese Komponente der Erkrankung wird in späteren Stadien wichtiger und führt zu bleibenden Beeinträchtigungen.
Wie häufig ist Multiple Sklerose?
MS ist die häufigste zu bleibenden Beeinträchtigungen führende entzündliche Nervenerkrankung. In Deutschland sind nach älteren Hochrechnungen ca. 120.000 Menschen erkrankt, weltweit mindestens 1,3 Millionen Menschen. Das heißt in Deutschland finden sich mindestens 150 MS-Betroffene auf je 100.000 Menschen.[1] Jährlich sind das 3000-5000 neue MS Erkrankte insgesamt oder vier bis sechs auf je 100.000 Menschen. MS ist in den gemäßigten Breiten häufiger als in Regionen um den Äquator.[18]
Es ist fraglich, ob die alten Hochrechnungen noch stimmen. Nach aktuellen Berechnungen des Bundesversicherungsamtes sind es wohl eher 200.000 MS-Betroffene in Deutschland, die sich aus den für die KV-Abrechnung verschlüsselten MS-Diagnoseziffern ergeben.[2]
Was passiert im Nervensystem?
Was ist im Nervensystem betroffen?
MS ist eine Erkrankung des so genannten Zentralnervensystems. Das heißt Nervenzellen, deren Verbindungen (so genannte Axone) und deren Isolierschichten (das sogenannte Myelin) sind betroffen. Das Myelin wird durch spezielle Zellen, die Oligodendrozyten, gebildet (siehe Abb. die Nevenzelle). Die Schädigung betrifft nur Nerven im Gehirn und im Rückenmark. Die Nerven im übrigen Körper, z.B. an Armen und Beinen sind nicht betroffen, sehr wohl aber deren übergeordnete Nerven im Gehirn.
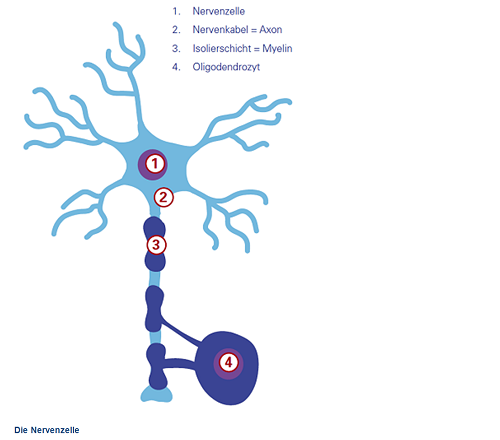
Hier sehen Sie den grundsätzlichen Aufbau des Nervensystems: 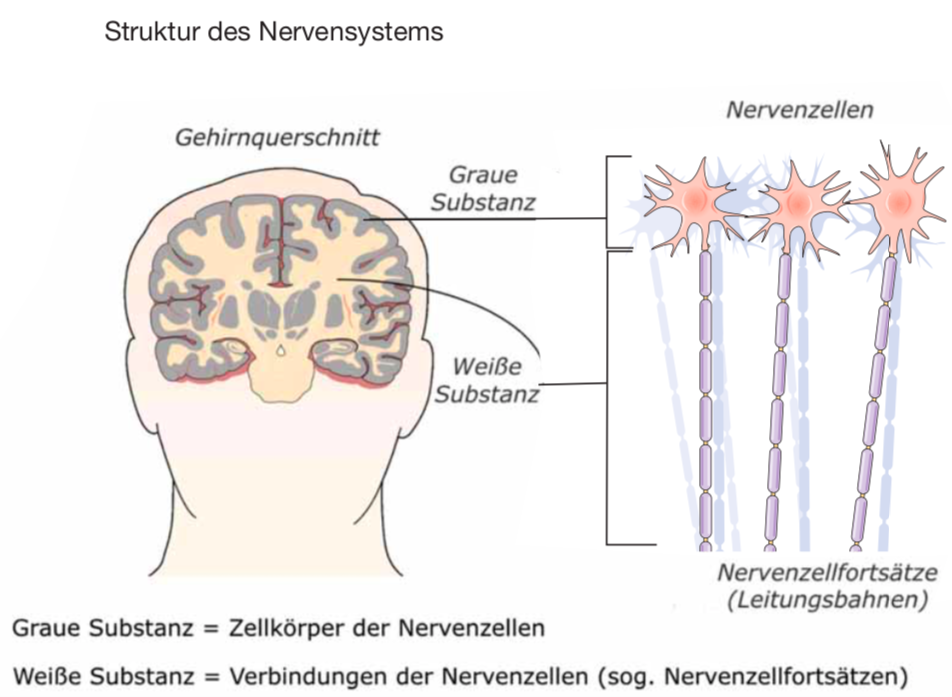
Welche Mechanismen wirken bei MS?
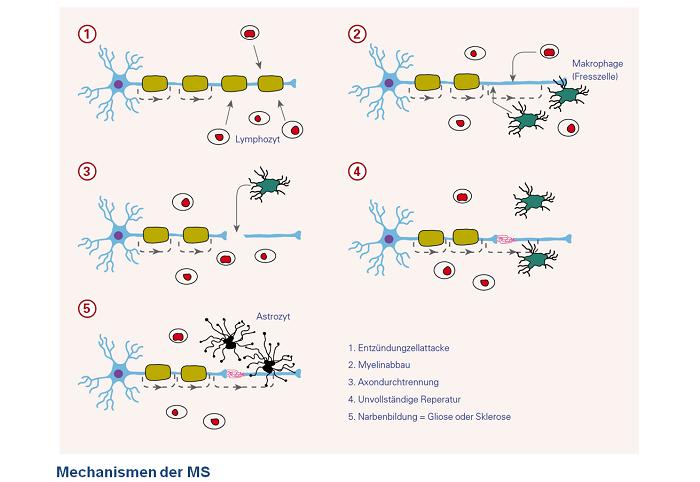
Bei MS wirken entzündliche Faktoren und Abbauprozesse („degenerative Prozesse“) in unterschiedlichem Ausmaß. Nach wie vor ist nicht klar, ob immer ein entzündlicher Auslöser entscheidend für die Entwicklung einer MS ist. Dazu kommen Folgereaktionen des Hirnstützgewebes, der so genannten Astrozyten, welche die Vernarbungen, die „Sklerose“, hervorrufen (siehe Abb. unten: "Mechanismen der MS").
Wichtig im Prozess der Erkrankung sind Angriffe von Entzündungszellen. Hier wird den so genannten T-Lymphozyten eine Schlüsselrolle zugesprochen. Aber auch Antikörper-produzierende Zellen, die so genannten B-Lymphozyten scheinen eine Rolle zu spielen. Als Folge dieser Attacken kommt es zum einen zum Nervenzelluntergang, zum anderen zu Umbauvorgängen in nicht komplett zerstörten Nervenzellen und deren Isolierschicht. Die Fresszellen, sogenannte Makrophagen, sind für den Abbau geschädigter Nervenzellhüllen zuständig.
Als Vergleich kann ein altes Stromkabel oder die Fahrradbeleuchtung benutzt werden: Oft ist die Isolierung nicht mehr 100% intakt, dann flackert das Licht, z.B. bei hoher Luftfeuchtigkeit und Wärme. Auch Umwicklungen mit Isolierband (unvollständige Reparatur) können das Problem nicht vollständig beheben.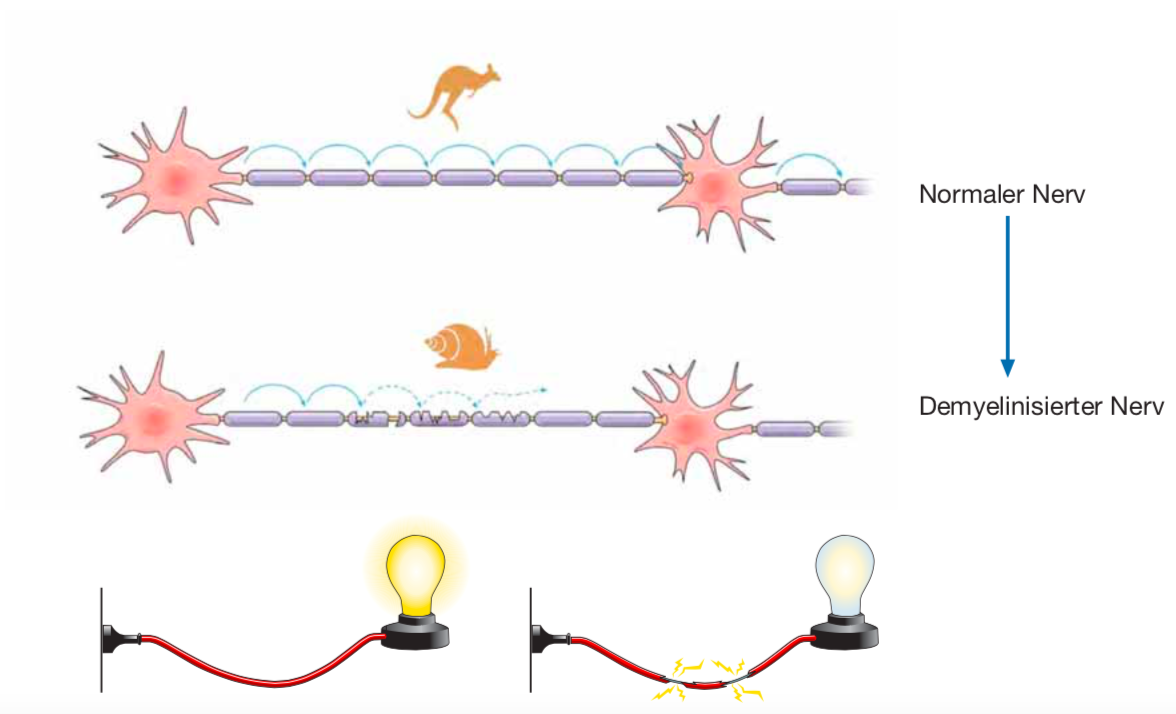
Gibt es MS-Subtypen?
Wissenschaftler diskutieren hierzu verschiedene Konzepte. Ein Konzept geht davon aus, dass vier Untertypen der MS unterschieden werden können:
- ein T-Lymphozyten-vermittelter Typ,
- ein Antikörper-vermittelter Subtyp,
- ein Subtyp bei dem zuerst die Myelinschicht geschädigt ist und erst in der Folge Entzündungen auftreten und
- ein vierter Subtyp bei dem die Myelin-produzierenden Zellen untergehen und kaum Entzündung auftritt.
Diese Klassifikation ist aber wissenschaftlich umstritten. Da die Annahmen auf einer relativ kleinen Gruppe von ca. 300 Patienten beruhen, bei denen Hirnproben entnommen wurden bzw. die gestorben sind, steht vor allem die Frage im Raum, ob diese Befunde repräsentativ für die Gesamtgruppe der MS-Betroffenen sein können.
Welche Verlaufsformen gibt es?
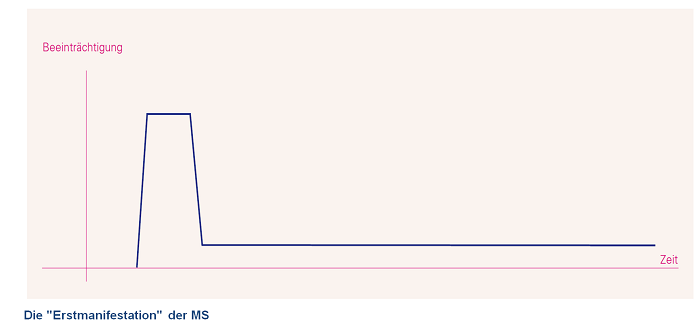
Die „Erstmanifestation“ der MS (auch Klinisch Isoliertes Syndrom = CIS)
Demnach ist bislang erst ein Schub mit Beschwerden aufgetreten, die sich im Verlauf zumindest besserten oder völlig zurückbildeten.
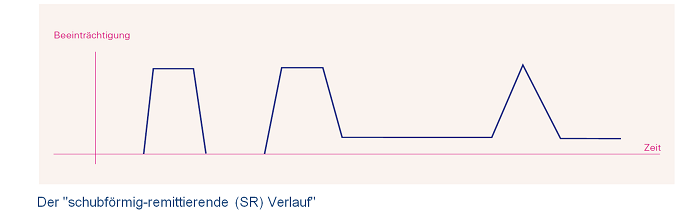
Der "schubförmig-remittierende (SR) Verlauf"
Hierbei treten Beeinträchtigungen auf, die sich über Tage oder Wochen entwickeln. Remittierend heißt dabei, dass sich die Beschwerden vollkommen zurückbilden oder zumindest deutlich schwächer werden. 85 von 100 MS-Patienten haben zu Beginn einen solchen Verlauf. Im Folgenden wird zur Vereinfachung von schubförmiger MS oder von SRMS gesprochen.
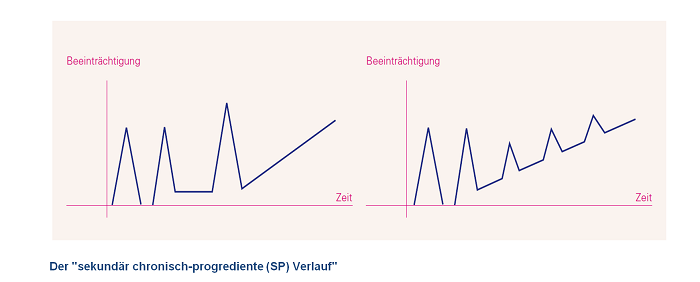
Der „sekundär chronisch-progrediente (SP) Verlauf “
Nach einiger Zeit der schubförmigen MS entwickelt sich häufig eine eher schleichende Zunahme der Beeinträchtigung, evtl. begleitet von zusätzlichen (so genannten aufgelagerten) Schüben. Bei ca. der Hälfte der Patienten mit zunächst schubförmiger MS ist der Verlauf nach 10 Jahren sekundär chronisch progredient[15] (siehe Abb. links). Auch im sekundär chronisch-progredienten Verlauf können noch so genannte „aufgelagerte Schübe“ auftreten (siehe Abb. rechts). Im Folgenden wird zur Vereinfachung bei beiden Formen von SPMS gesprochen.
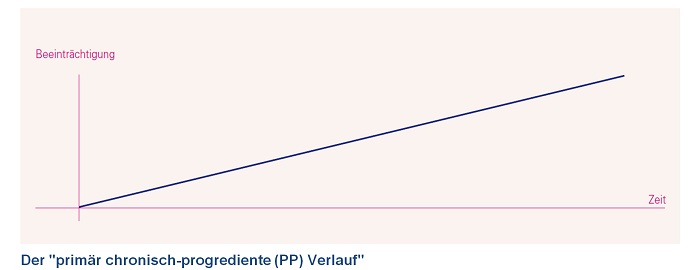
Der „primär chronisch-progrediente (PP) Verlauf“
Bei diesem Verlauf entwickelt sich von Anfang an eine schleichende Zunahme der Beeinträchtigung, oft beginnend mit einer kaum merklichen Erschwernis beim Gehen. 10 bis 15 von 100 Patienten haben einen primär chronisch-progredienten Verlauf. Im Folgenden wird zur Vereinfachung von PPMS gesprochen.
Was ist die Ursache der progredienten Verlaufsformen?
(Text folgt)
Entzündliche und degenerative Vorgänge
(Text folgt)
Häufige Fragen zur Multiplen Sklerose im Allgemeinen
Wo findet man Kernspinherde bei MS?
Typisch sind Herde dicht an den seitlichen Nervenwasserräumen (Seitenventrikeln). Diese werden periventrikuläre Herde genannt. Herde finden sich außerdem im Balken, also in der Region des Dachs der Ventrikel. Oft haben sie eine rundliche bis ovale Erscheinung. Die meisten sind unter 5mm groß, gelegentlich sind sie aber sehr groß und können sogar einen Hirntumor vortäuschen. Ebenfalls häufig sind Entzündungsherde an der Grenze von Hirnrinde und Mark, so genannte juxta-(=neben) kortikale Herde. Ferner finden sich Entzündungsherde im Hirnstamm, im Kleinhirn, in Sehnerven und im Rückenmark. Auch in der Hirnrinde lassen sich Entzündungsherde zeigen, dies gelingt jedoch derzeit nur mit experimentellen Kernspintechniken.
Welche Schnittebenen werden untersucht?
Meist führt man Kernspinbilder in einer Querschichtung durch den Kopf, so genannte Transversalbilder durch. Um den Sehnerv besser untersuchen zu können, macht man so genannte „koronare“ Bilder, um hier mehrere Querschnitte des Nervs abzubilden. Um die Entzündungsherde im Balken nachzuweisen, macht man ein so genanntes sagittales (längsgeschnitten) Bild von der Seite. Auch beim Rückenmark ist ein sagittales Bild am besten geeignet, entzündungsverdächtige Herde zu finden. Hier ist aber oft die Abgrenzung von normalen Rückenmarksstrukturen schwierig, so dass man eine Bestätigung der Veränderung im Transversalbild (quergeschnitten) fordert, um einen Herd sicher nachweisen zu können.
Wie entwickeln sich Kernspinherde?
Nur aus einem Teil (maximal 30%) der sichtbaren Entzündungsherde werden bleibende Schädigungen des Nervengewebes.[16]
Nehmen die Neuerkrankungen zu?
Mit Sicherheit kann man sagen, dass heute mehr MS-Diagnosen gestellt werden als früher. Das liegt an den neueren, genaueren diagnostischen Tests. Ob die Krankheit an sich weiter verbreitet ist als früher, ist daher schwierig zu beurteilen, weil man annehmen muss, dass noch vor 10 Jahren viele MS-Patienten, gerade diejenigen, die einen gutartigen Verlauf hatten, unentdeckt geblieben sind. Insofern kann die Frage einer Zunahme der MS-Häufigkeit nicht beantwortet werden. Allerdings scheint der Effekt der geografischen Verteilung geringer zu werden und auch die Häufigkeit bei Frauen anzusteigen.[17]
Warum trifft es mich?
Wie unter dem Abschnitt „Was verursacht MS?“ zu lesen ist, sind die Faktoren, die zur Entstehung und zum Ausbruch der MS führen können, nicht geklärt. Es gibt unterschiedliche Erklärungsmodelle. Die fraglichen Faktoren finden sich im Bereich Umwelt und Genetik und sind somit oft nur gering beeinflussbar. Daher sollte man als Betroffener nicht nach möglicherweise selbstverschuldeten Gründen für die Erkrankung suchen.
Einzelnachweise
- ↑ Hein T et al. Projection of the number of multiple sclerosis patients in Germany. Nervenarzt 2000; 71(4):288-94.
- ↑ Petersen G Regionale Unterschiede in der Prävalenz und Pharmakotherapie von Multipler Sklerose. AGENS Methodenworkshop 13.3.2013 in Berlin. URL: Zugriff über die Homepage des Zentralinstituts für kassenärztliche Versorgung in Deutschland; Zugriff am 5.2.2014.
- ↑ Kuusisto H et al. Concordance and heritability of multiple sclerosis in Finland: study on a nationwide series of twins. Eur J Neurol 2008;15(10):1106-10.
- ↑ James E et al. The effect of vitamin D-related interventions on multiple sclerosis relapses: a meta-analysis. Mult Scler Jour 2013; 19: 1571-1579.
- ↑ Richards RG et al. A review of the natural history and epidemiology of multiple sclerosis: implications for resource allocation and health economic models. Health Technol Assess 2002; 6(10):1-73.
- ↑ Swingler RJ et al. The morbidity of multiple sclerosis. Q J Med 1992; 83(300):325-37.
- ↑ 7,0 7,1 7,2 Richards R, Sampson F, Beard S, et al: A review of the natural history and epidemiology of multiple sclerosis: implications for resource allocation and health economic models. Health Technology Assessment 2002; 6: 1-73.
- ↑ Keegan BM, Noseworthy JH: Multiple Sclerosis. Annual Reviews of Medicine 2002; 53:285–302.
- ↑ 9,0 9,1 Liu C, Blumhardt L: Assessing relapses in treatment trials of relapsing and remitting multiple sclerosis: can we do better? Multiple Sclerosis 1999; 5: 22-28.
- ↑ Filippini G, Brusaferri F, Sibley W, et al: Corticosteroids or ACTH for acute exacerbations in multiple sclerosis (Cochrane review). The Cochrane Library, Issue2, 2002. Oxford: Update Software.
- ↑ Mohr D, Hart S, Cox D, et al: Association between stressful life events and exacerbation in multiple sclerosis: a meta-analysis. British Medical Journal 2004; 328: 731-733.
- ↑ Buljevac D, Flach H, Hop W, et al: Prospective study on the relationship between infections and multiple sclerosis exacerbations. Brain 2002; 125: 952-960.
- ↑ Confavreux C, Vukusic S, Moreau T, et al: Relapses and Progression of visability in Multiple Sclerosis. New England Journal of Medicine 2000; 343:1430–38.
- ↑ Kurtzke J: Rating neurologic impairment in multiple sclerosis: an expanded disability status scale (EDSS). Neurology 1983; 33: 1444-1452.
- ↑ Runmarker B et al. Prognostic factors in a multiple sclerosis incidence cohort with twenty-five years of follow-up. Brain 1993; 116(Part 1):117-34.
- ↑ van Waesberghe JH et al . Patterns of lesion development in multiple sclerosis: longitudinal observations with T1-weighted spin-echo and magnetization transfer MR. AJNR Am J Neuroradiol 1998; 19(4):675-83.
- ↑ Alonso A et al. Temporal trends in the incidence of multiple sclerosis: a systematic review. Neurology 2008;71(2):129-35.
- ↑ Atlas of MS Database- http://www.msif.org/about-us/advocacy/atlas/
